BREAST AUGMENTATION
Qu’est-ce que l’augmentation mammaire ?
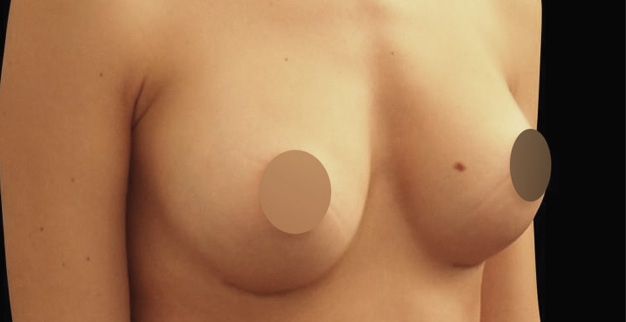
L’augmentation mammaire ou mammoplastie d’augmentation consiste à augmenter le volume des seins à l’aide d’implants mammaires (prothèses).
Qu’est-ce que l’augmentation mammaire ?
L’augmentation mammaire ou mammoplastie d’augmentation consiste à augmenter le volume des seins à l’aide d’implants mammaires (prothèses).


Tout ce qu’il faut savoir
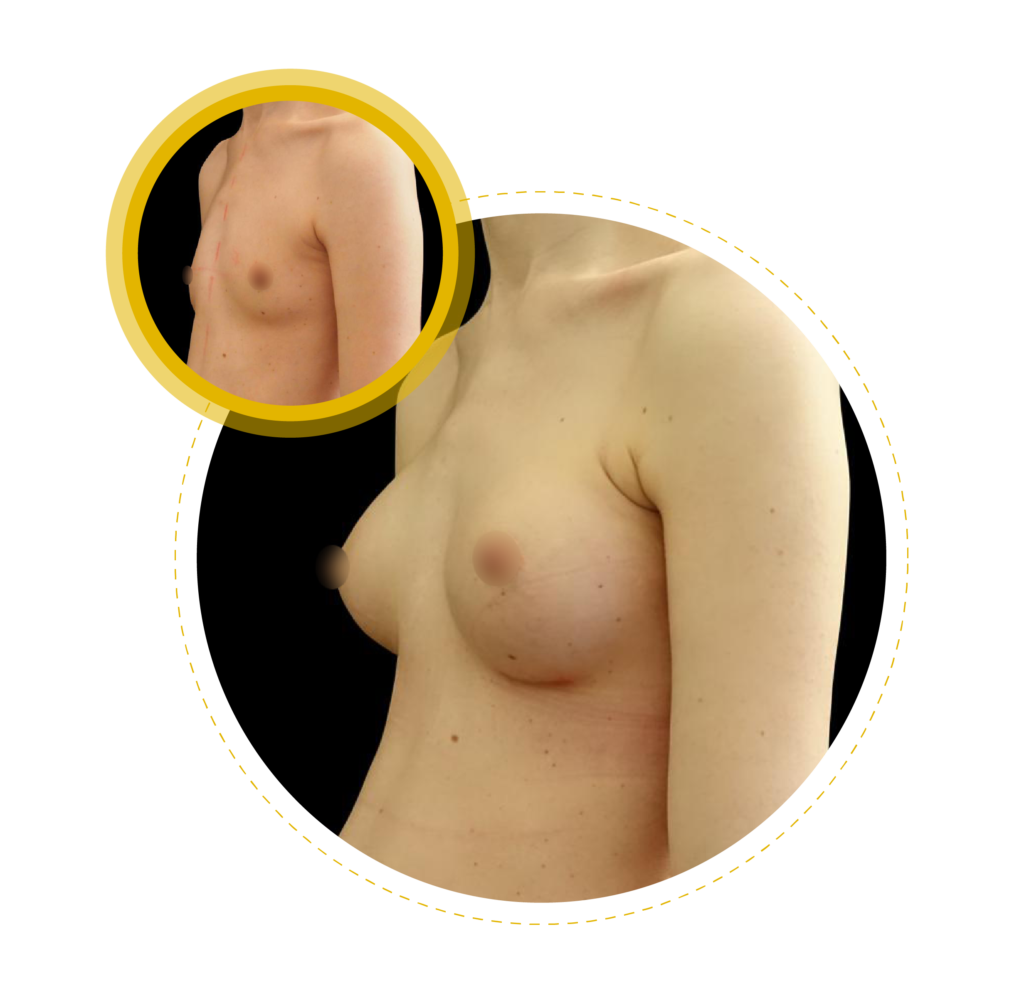
Quels sont les objectifs de cette intervention ?
L’hypoplasie mammaire est définie par un volume de seins insuffisamment développés par rapport à la morphologie de la patiente.
Elle peut être la conséquence d’un développement insuffisant de la glande
à la puberté, ou apparaître secondairement par perte du volume glandulaire (grossesse, amaigrissement, perturbations hormonales…).
Le manque de volume peut aussi être associé à une ptôse (poitrine
« tombante » avec affaissement de la glande, distension de la peau et aréoles trop basses).
Cette hypotrophie est souvent mal acceptée physiquement et psychologiquement par la patiente qui le vit comme une atteinte à sa féminité, avec pour corollaire une altération de la confiance en soi et un mal-être, parfois profond, pouvant aller jusqu’au véritable complexe. C’est pourquoi, l’intervention se propose d’accroître le volume d’une poitrine jugée trop petite grâce à l’implantation de prothèses.
L’intervention peut se pratiquer à tout âge à partir de 18 ans. Une patiente mineure n’est habituellement pas estimée apte à subir une augmentation mammaire esthétique. Elle est cependant possible dans les cas d’hypoplasies sévères ou dans le cadre de reconstruction comme les seins tubéreux ou les agénésies mammaires.

En quoi consiste l’intervention?
Il existe plusieurs « voies d’abord » possibles :
- voies aréolaires, avec incision dans le segment inférieur de la circonférence de l’aréole
- voie axillaire, avec incision sous le bras, dans l’aisselle
- voie sous-mammaire, avec incision placée dans le sillon situé sous le sein.
Le tracé de ces incisions correspond bien sûr à l’emplacement des futures cicatrices, qui seront donc dissimulées dans des zones de jonction ou des replis naturels.
Mise en place des prothèses
En passant par les incisions, les implants peuvent alors être introduits dans les loges réalisées. Deux positionnements sont possibles :
- prémusculaire, où les prothèses sont placées directement derrière la glande, en avant des muscles pectoraux ;
- rétromusculaire, où les prothèses sont placées plus profondément, en arrière des muscles pectoraux.
Le choix entre ces deux emplacements, avec leurs avantages et inconvénients respectifs, aura été discuté avec votre chirurgien.
Gestes complémentaires
En cas de ptôse mammaire associée (seins tombants, aréoles basses), on a vu qu’il pouvait être souhaitable de réduire l’enveloppe cutanée du sein afin de le faire remonter («mastopexie»). Cette résection de peau se traduira alors par des cicatrices plus importantes (autour de l’aréole ± verticale).
Drains et pansement
Un petit drain peut être mis en place en fonction des habitudes du chirurgien. C’est un dispositif destiné à évacuer le sang qui pourrait s’accumuler autour des prothèses.
En fin d’intervention, un pansement « modelant » est réalisé avec un bandage élastique.
Quels sont les implants mammaires ?
La grande majorité des prothèses actuellement posées en France et dans le monde sont préremplies de gel de silicone.
Ces implants, utilisés depuis plus de 40 ans, ont fait la preuve de leur innocuité et de leur excellente adaptation à ce type de chirurgie car ils sont très proches de la consistance d’un sein normal. Ils ont par ailleurs bien évolué, en particulier à la fin des années 1990, afin de corriger les faiblesses que l’on pouvait leur reprocher. Aujourd’hui, tous les implants disponibles en France sont soumis à des normes précises et rigoureuses : marquage CE (communauté européenne) + autorisation de l’Afssaps (Agence française de sécurité sanitaire des produits de santé).
Ils sont composés de gel de silicone souple, entouré d’une enveloppe étanche, solide et élastique en élastomère de silicone qui peut être lisse ou texturée (rugueuse).
Les évolutions marquantes des nouveaux implants, leur conférant une meilleure fiabilité, concernent tant les enveloppes que le gel lui-même :
- les enveloppes, dont la paroi est aujourd’hui beaucoup plus solide, empêchent la « transpiration » du gel vers l’extérieur (qui était une source importante de coques) et ont une résistance à l’usure très supérieure.
- les gels de silicone « cohésifs », dont la consistance est moins fluide, limitent beaucoup le risque de se répandre en cas de rupture de l’enveloppe.
À côté de cette amélioration de la fiabilité, la nouvelle génération d’implants en silicone se caractérise aussi par la grande diversité de formes actuellement disponibles, permettant une adaptation personnalisée à chaque cas. Ainsi, à côté des classiques prothèses rondes sont apparus des implants «anatomiques » profilés en forme de goutte d’eau, plus ou moins hauts, larges ou projetés.
Cette grande diversité de formes, associée à un large choix de volumes, permet d’optimiser et d’adapter le choix, presque « sur mesure », des prothèses en fonction de la morphologie de la patiente et de ses attentes personnelles.
Quels sont les implants mammaires ?
La grande majorité des prothèses actuellement posées en France et dans le monde sont préremplies de gel de silicone.
Ces implants, utilisés depuis plus de 40 ans, ont fait la preuve de leur innocuité et de leur excellente adaptation à ce type de chirurgie car ils sont très proches de la consistance d’un sein normal. Ils ont par ailleurs bien évolué, en particulier à la fin des années 1990, afin de corriger les faiblesses que l’on pouvait leur reprocher. Aujourd’hui, tous les implants disponibles en France sont soumis à des normes précises et rigoureuses : marquage CE (communauté européenne) + autorisation de l’Afssaps (Agence française de sécurité sanitaire des produits de santé).
Ils sont composés de gel de silicone souple, entouré d’une enveloppe étanche, solide et élastique en élastomère de silicone qui peut être lisse ou texturée (rugueuse).
Les évolutions marquantes des nouveaux implants, leur conférant une meilleure fiabilité, concernent tant les enveloppes que le gel lui-même :
- les enveloppes, dont la paroi est aujourd’hui beaucoup plus solide, empêchent la « transpiration » du gel vers l’extérieur (qui était une source importante de coques) et ont une résistance à l’usure très supérieure.
- les gels de silicone « cohésifs », dont la consistance est moins fluide, limitent beaucoup le risque de se répandre en cas de rupture de l’enveloppe.
À côté de cette amélioration de la fiabilité, la nouvelle génération d’implants en silicone se caractérise aussi par la grande diversité de formes actuellement disponibles, permettant une adaptation personnalisée à chaque cas. Ainsi, à côté des classiques prothèses rondes sont apparus des implants «anatomiques » profilés en forme de goutte d’eau, plus ou moins hauts, larges ou projetés.
Cette grande diversité de formes, associée à un large choix de volumes, permet d’optimiser et d’adapter le choix, presque « sur mesure », des prothèses en fonction de la morphologie de la patiente et de ses attentes personnelles.
De quel type d’anesthésie aurai-je besoin?
Il s’agit d’une anesthésie générale classique, durant laquelle vous dormez complètement.
Combien de temps va durer l’intervention?
En fonction de la voie d’abord et de la nécessité éventuelle de gestes complémentaires associés, l’intervention peut durer une heure à deux heures trente.
Combien de temps serais-je hospitalisé(e)?
L’intervention justifie habituellement une hospitalisation d’une journée. L’entrée s’effectue alors le matin et la sortie est autorisée dès le lendemain.
Toutefois, dans certains cas, l’intervention peut se pratiquer en « ambulatoire », c’est-à-dire avec une sortie le jour même après quelques heures de surveillance.
Que dois-je faire avant l’intervention?
- Un bilan sanguin préopératoire sera réalisé conformément aux prescriptions.
Le médecin anesthésiste sera vu en consultation, au plus tard 48 heures avant l’intervention. - Un bilan radiologique du sein est prescrit (mammographie, échographie).
- L’arrêt du tabac est vivement recommandé au moins un mois avant et un mois après l’intervention (le tabac peut être à l’origine d’un retard de cicatrisation).
- Aucun médicament contenant de l’aspirine ne devra être pris dans les dix jours précédant l’opération.
- On vous demandera de rester à jeun (ne rien manger ni boire) six heures avant l’intervention.
Comment cela se passe après l’intervention?
Les suites opératoires peuvent parfois être douloureuses les premiers jours, notamment lorsque les implants sont de gros volume et surtout s’ils sont placés derrière les muscles. Un traitement antalgique, adapté à l’intensité des douleurs, sera prescrit pendant quelques jours. Dans le meilleur des cas, la patiente ressentira une forte sensation de tension.
Oedème (gonflement), ecchymoses (bleus) et gêne à l’élévation des bras sont fréquents les premiers temps.
Le premier pansement est retiré après quelques jours. Il est alors remplacé par un pansement plus léger. Un soutien-gorge pourra alors être recommandé nuit et jour pendant quelques semaines.
La plupart du temps, les fils de suture sont internes et résorbables. Dans le cas contraire, ils seront retirés au bout de quelques jours.
Il convient d’envisager une convalescence avec interruption d’activité d’une durée de cinq à dix jours.
Il est conseillé d’attendre un à deux mois pour reprendre une activité sportive.
Peut il y avoir des imperfections?
Certaines imperfections peuvent se rencontrer occasionnellement :
- une asymétrie de volume résiduelle, incomplètement corrigée malgré des implants de taille différente ;
- une fermeté un peu trop grande avec souplesse et mobilité jugées insuffisantes (surtout avec de gros implants) ;
- un aspect un peu artificiel, notamment chez les patientes très maigres, avec une trop grande visibilité des bords de la prothèse, en particulier dans le segment supérieur ;
- la perceptibilité au toucher des implants est toujours possible, surtout quand l’épaisseur de la couverture tissulaire (peau + graisse + glande) recouvrant la prothèse est faible (a fortiori avec de gros implants).
- l’aggravation d’une ptose mammaire peut être observée, surtout en cas d’utilisation de volumineux implants.
En cas d’insatisfaction, certaines de ces imperfections pourront éventuellement bénéficier d’une correction chirurgicale après quelques mois.
Est-ce que je pourrai allaiter?
Après une mise en place de prothèses mammaires, une grossesse est envisageable sans aucun danger, ni pour la patiente ni pour l’enfant mais il est recommandé d’attendre au moins six mois après l’intervention. Pour ce qui concerne l’allaitement, il n’est pas non plus dangereux et reste possible dans la plupart des cas.
Est-ce que les implants en Silicone augmentent le risque de Maladies auto-immunes?
Les très nombreux travaux scientifiques internationaux réalisés à grande échelle sur ce sujet ont unanimement apporté la preuve qu’il n’y a pas plus de risque de survenue de ce type de maladies rares chez les patientes porteuses d’implants (en particulier en silicone) que dans la population féminine générale.
Est-ce que les implants en Silicone augmentent le risque de cancer du sein?
Dans l’état actuel des connaissances, on peut affirmer que l’implantation de prothèses mammaires, y compris en silicone, n’augmente pas le risque de survenue d’un cancer du sein.
Cependant, dans le cadre du dépistage du cancer après implantation, l’examen clinique et la palpation peuvent être perturbés surtout en cas de coque périprothétique ou de siliconome.
De même, la présence des implants peut gêner la réalisation et l’interprétation des mammographies de dépistage à faire régulièrement.
Il faut donc systématiquement préciser que vous êtes porteuses d’implants mammaires. Ainsi, certaines techniques radiologiques spécialisées (incidences particulières, images numérisées, échographie, IRM, etc.) pourront être utilisées en fonction des cas.
Par ailleurs, en cas de doute diagnostique sur un cancer du sein, il faut savoir que la présence de prothèses peut requérir une exploration plus invasive pour obtenir une certitude diagnostique.
Quelle est la durée de vie des implants?
Même si on peut voir certaines patientes conserver leurs implants plusieurs décennies sans modification majeure, il ne faut pas considérer la mise en place de prothèses mammaires comme quelque chose de définitif «à vie».
Ainsi, une patiente porteuse d’implants peut s’attendre à devoir un jour remplacer ses prothèses afin que l’effet bénéfique soit maintenu.
Les implants, quels qu’ils soient, ont une espérance de vie incertaine qu’il est impossible d’estimer précisément puisqu’elle dépend de phénomènes d’usure de rapidité variable. La durée de vie des implants ne peut donc en aucun cas être garantie.
Il faut noter toutefois que les implants de nouvelle génération ont fait de gros progrès en terme de résistance et de fiabilité. A partir de la dixième année, il faudra se poser la question du changement de prothèses si apparaît une modification de consistance.
Quels sont les risques et complications possibles?
Une augmentation mammaire par prothèses, bien que réalisée pour des motivations essentiellement esthétiques, n’en reste pas moins une véritable intervention chirurgicale, ce qui implique les risques liés à tout acte médical aussi minime soit-il.
Il convient de distinguer les complications liées à l’anesthésie de celles liées au geste chirurgical :
- en ce qui concerne l’anesthésie, lors de la consultation préopératoire obligatoire, le médecin anesthésiste informera lui-même la patiente des risques anesthésiques. Il faut savoir que l’anesthésie, quelle qu’elle soit, induit dans l’organisme des réactions parfois imprévisibles et plus ou moins faciles à maîtriser.
Toutefois, en ayant recours à un anesthésiste – réanimateur compétent, exerçant dans un contexte réellement chirurgical, les risques encourus sont devenus statistiquement très faibles. Il faut en effet garder à l’esprit que les techniques, les produits anesthésiques et les méthodes de surveillance ont fait d’immenses progrès ces trente dernières années, offrant une sécurité optimale, surtout quand l’intervention est réalisée en dehors de l’urgence et chez une personne en bonne santé.
- en ce qui concerne le geste chirurgical, en choisissant un chirurgien plasticien qualifié et compétent, formé à ce type d’intervention, vous limitez au maximum ces risques, sans toutefois les supprimer complètement.
En pratique, la grande majorité des augmentations mammaires réalisées dans les règles se passe sans aucun problème, les suites opératoires sont simples et les patientes sont pleinement satisfaites de leur résultat. Pourtant, parfois, des complications peuvent survenir au décours de l’intervention, certaines inhérentes au geste chirurgical mammaire et d’autre spécifiquement liées aux implants :
Complications inhérentes au geste chirurgical mammaire
Epanchements, infection
- hématome : l’accumulation de sang autour de la prothèse est une complication précoce pouvant survenir au cours des premières heures. S’il est important, une reprise au bloc opératoire est alors préférable afin d’évacuer le sang et de stopper le saignement à son origine.
- épanchement séreux : une accumulation de liquide lymphatique autour de la prothèse est un phénomène assez fréquent, souvent associé à un oedème important. Il se traduit simplement par une augmentation transitoire du volume mammaire. Il disparaît spontanément et progressivement.
- infection : rare après ce type de chirurgie. Elle peut ne pas être résolue par le seul traitement antibiotique et impose alors une reprise chirurgicale pour drainage et ablation de l’implant pendant quelques mois (temps nécessaire avant de pouvoir remettre en place une nouvelle prothèse sans risque).
- On peut par ailleurs citer trois autres formes particulières d’infection :
- infection tardive « à bas bruit » : il s’agit d’une infection avec peu de symptômes et sans traduction évidente à l’examen, qui peut survenir parfois plusieurs années après l’implantation;
- microabcès : plus fréquents, ils se développent sur un point de suture et se résorbent rapidement après ablation du fil incriminé et soins locaux.
- choc toxique staphylococcique : de rarissimes cas de ce syndrome infectieux généralisé brutal ont été rapportés.
Nécrose cutanée
Elle est consécutive à un manque d’oxygénation tissulaire dû à une insuffisance d’apport sanguin localisé, qui peut être favorisé par une tension excessive, un hématome, une infection ou un tabagisme important chez la patiente. Il s’agit d’une complication très rare mais redoutée car, à l’extrême, elle peut localement mettre à nu la prothèse, notamment par une désunion des sutures. Une reprise chirurgicale s’impose souvent, avec parfois la nécessité de retirer provisoirement l’implant.
Anomalies de cicatrisation
Le processus de cicatrisation mettant en jeu des phénomènes assez aléatoires, il arrive parfois que les cicatrices ne soient pas, à terme, aussi discrètes qu’escompté, pouvant alors prendre des aspects très variables : élargies, rétractiles, adhérentes, hyper ou hypopigmentées, hypertrophiques (boursouflées), voire exceptionnellement chéloïdes.
Altération de la sensibilité
Elles sont fréquentes les premiers mois mais finissent la plupart du temps par régresser. Rarement toutefois, un certain degré de dysesthésie (diminution ou exagération de la sensibilité au toucher) peut persister, en particulier au niveau de l’aréole et du mamelon.
Galactorrhée/épanchements lactés
Il a été rapporté de très rares cas de stimulation hormonale postopératoire inexpliquée, se traduisant par une sécrétion de lait (« galactorrhée ») avec parfois une collection du liquide autour de la prothèse.
Pneumothorax
Très rare, il bénéficiera d’un traitement spécifique.
Risques spécifiquement liés aux implants
Formation de « plis » ou aspect de « vagues »
Les implants étant souples, il est possible que leur enveloppe se plisse et que ces plis soient perceptibles au toucher, voire même visibles sous la peau dans certaines positions, donnant alors un aspect de vagues.
Ce phénomène survient le plus souvent chez des patientes minces, et peut être traité par une intervention de lipomodelage qui consiste à apposer une fine couche de graisse sous la peau du sein afin de «camoufler» l’implant.
« Coques »
La réaction physiologique, normale et constante de l’organisme humain en présence d’un corps étranger, est de l’isoler des tissus environnants en constituant une membrane hermétique qui va entourer l’implant et qu’on appelle « capsule périprothétique ». Normalement, cette membrane est fine, souple et imperceptible, mais il arrive que la réaction s’amplifie et que la capsule s’épaississe, devienne fibreuse et se rétracte en comprimant l’implant, prenant alors le nom de « coque ». Selon l’intensité du phénomène, il peut en résulter : un simple raffermissement du sein, une constriction parfois gênante, voire une déformation visible avec globulisation de la prothèse aboutissant à l’extrême à une sphère dure, douloureuse, plus ou moins excentrée.
Cette fibrose rétractile est parfois secondaire à un hématome ou une infection, mais la plupart du temps sa survenue reste imprévisible, résultant de réactions organiques aléatoires.
De gros progrès ont été réalisés ces dernières années en matière de techniques chirurgicales, mais surtout de conception et de constitution des implants, aboutissant à une diminution très sensible du taux de coques et de leur intensité. Le cas échéant, une réintervention peut corriger une telle contracture par section de la capsule (« capsulotomie »).
Rupture
On a vu que les implants ne peuvent être considérés comme définitifs. Une perte d’étanchéité de l’enveloppe peut donc survenir à terme. Il peut s’agir d’une simple porosité, d’ouvertures punctiformes, de microfissurations, voire de véritables brèches. Cela peut être, très rarement, la conséquence d’un traumatisme violent ou d’une piqûre accidentelle et, beaucoup plus souvent, le résultat d’une usure progressive de la paroi due à l’ancienneté.
Dans tous les cas, il en résulte une issue possible du produit de remplissage de la prothèse, avec des conséquences différentes selon la nature de ce contenu :
- avec le sérum physiologique ou l’hydrogel résorbables, on assiste à un dégonflement partiel ou total, rapide ou lent ;
- avec le gel de silicone (non résorbable), celui-ci va rester contenu au sein de la membrane qui isole la prothèse.
Cela peut alors favoriser l’apparition d’une coque, mais peut aussi rester sans conséquence et passer totalement inaperçu.
Dans certains cas devenus beaucoup plus rares (notamment du fait de la meilleure « cohésivité » des gels actuels), on peut toutefois assister à une pénétration progressive du gel dans les tissus environnants.
La rupture prothétique impose, le plus souvent, une intervention visant à changer les implants.
Malposition, déplacement
Un mauvais positionnement, ou le déplacement secondaire des implants, affectant alors la forme de la poitrine, peuvent parfois justifier une correction chirurgicale.
Rotation
Bien quer relativement rare en pratique, le pivotement d’une prothèse « anatomique » reste théoriquement possible et peut affecter le résultat esthétique.
Déformation de la paroi thoracique
Dans de rares cas, des prothèses avec coques fibreuses, laissées longtemps en place, peuvent «s’imprimer» dans les tissus, laissant lors de leur ablation une déformation de la paroi thoracique délicate à corriger.
Sérome tardif péri-prothétique
Dans de très rares cas peut survenir, autour de la prothèse, un épanchement tardif qui peut nécessiter une ponction guidée par échographie avec réalisation d’une culture et d’une étude cytologique appropriée.
L’étude cytologique a pu mettre en évidence, encore plus rarement, des cellules lymphomateuses qui imposent alors l’ablation de la capsule fibreuse péri-prothique, bien que l’on ne soit pas certain qu’il y ait un rapport entre cette réaction et l’implant mammaire.
Il est essentiel de se soumettre aux visites de contrôle prévues par votre chirurgien dans les semaines puis les mois qui suivent l’implantation.
Ultérieurement, la présence des implants ne soustrait pas à la surveillance médicale habituelle (suivi gynécologique et dépistage du cancer du sein), même si elle ne nécessite pas de faire réaliser des examens en plus de ceux liés à cette surveillance. Il est pour autant indispensable de spécifier aux différents médecins intervenant que vous êtes porteuse de prothèses mammaires.
Une consultation de surveillance, spécifique aux implants, auprès de votre chirurgien plasticien est conseillée tous les deux à trois ans, mais, en dehors de ce suivi, il est surtout fondamental de venir consulter dès qu’une modification d’un ou des deux seins est détectée ou après un traumatisme violent.
Où se passera l’intervention?
Le Docteur Taliah Schmitt pratique les interventions de Chirurgie Esthétique et Reconstructrice dans un établissement agréé par la Haute Autorité de Santé:
- La Clinique Blomet, 136bis rue Blomet 75015 Paris
Cette intervention sera-t-elle prise en charge par la Sécurité Sociale?
Cette chirurgie à visée purement esthétique ne peut bénéficier d’une prise en charge par l’assurance maladie. Seuls quelques rares cas d’agénésie mammaire vraie (absence radicale de tout développement mammaire) peuvent parfois espérer une participation de la sécurité sociale après entente préalable.
Page réalisée à partir des fiches propriétés et rédigées par la Société Française de Chirurgie Plastique Reconstructrice et Esthétique (SOFCPRE). Reproduction à titre d’information.
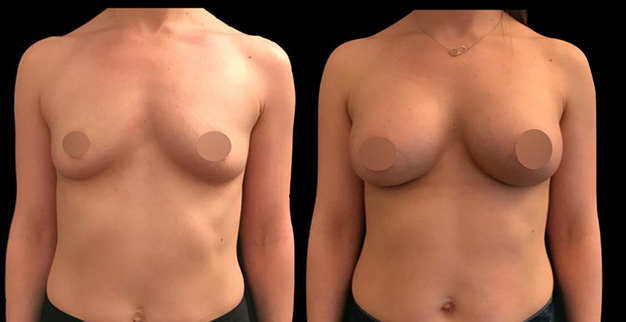
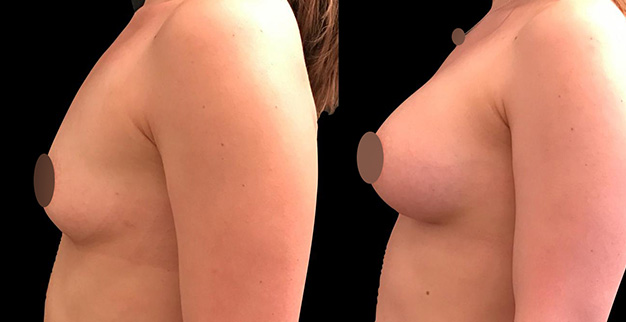
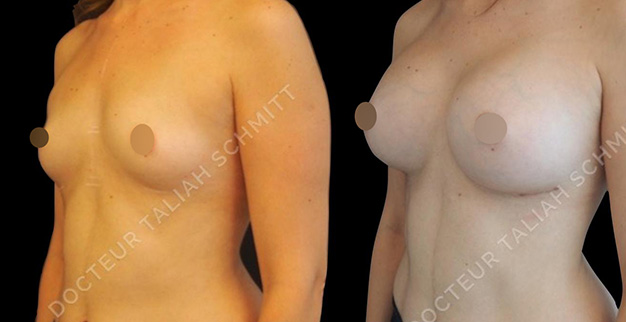
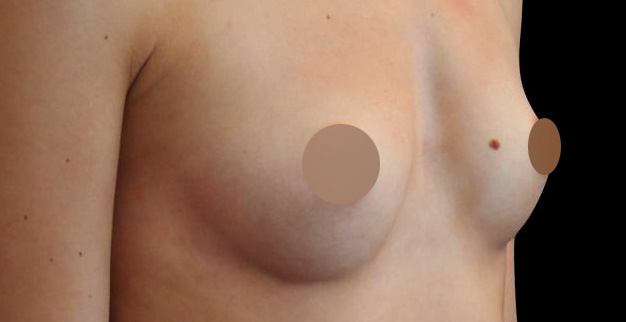
Avant/Après
Prendre rendez-vous avec le Dr Schmitt
Le Docteur Taliah Schmitt vous accueil au sein de son cabinet de consultation au 12 avenue Pierre 1er de Serbie, 75116 Paris.
Retrouvez toutes ses disponibilités sur Doctolib.